赵志龙医生的科普号
- 精选 甲状腺癌--一个另类的恶性肿瘤
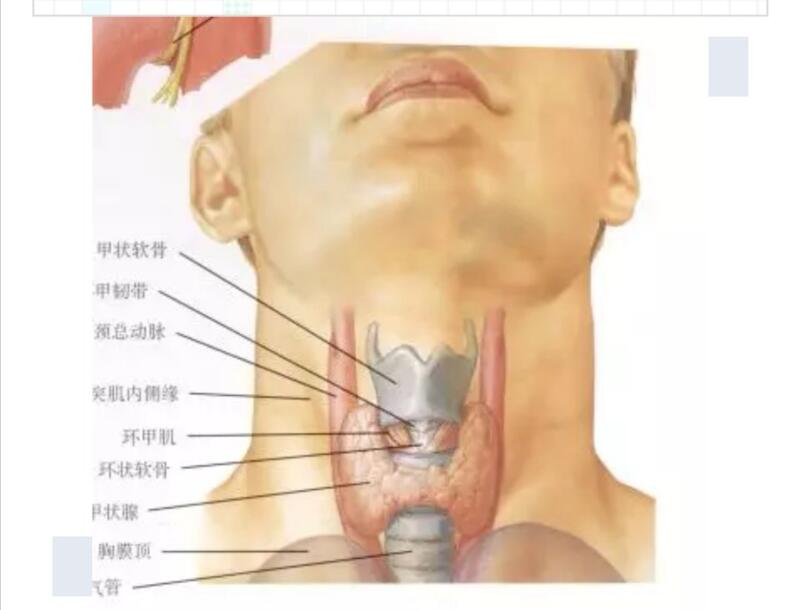
妈 您在外面等会 我们和医生单独聊聊 大夫我妈上次单位体检 发现甲状腺上长了个肿瘤 这是穿刺结果 嗯确诊甲状腺乳头状癌 大夫这个病我妈不知道 千万不能告诉她 大夫这个病还能治不 大夫这个是早期还是晚期 大夫我们生活很注意了怎么还得肿瘤呀 大夫。。。。 什么是甲状腺 甲状腺是人体的内分泌器官,为“铠甲”状位于气管表面的腺体,所以叫甲状腺。有两叶,形似蝴蝶,正常情况下很难摸到。主要分泌甲状腺激素,用于促进人体新陈代谢以及生长发育。 什么是甲状腺乳头状癌 甲状腺乳头状癌是来源于甲状腺的恶性肿瘤,女性多见,多发生于中青年,有四种类型,其中之一乳头状癌为最常见的类型,占75%-85%。甲状腺乳头状癌预后极好,所以好多教授都说“如果要让一个人患癌,那么就让她患甲状腺乳头状癌吧“。复旦大学肿瘤医院的一项研究提示分化型甲状腺癌的10年生存率可达91.9%,基本可以达到治愈。更有比较激进的学者对于微小乳头状癌可以选择观察随访,可见其预后有多好。 发病原因 1. 颈部有放射线照射史(如胸片、CT史等),儿童的甲状腺对放射线尤为敏感,切尔洛贝利核泄漏地区儿童甲状腺癌发病率是污染前的15倍,且潜伏期较长,多为10-15年。 2. 有人研究缺碘以及高碘都有可能是甲状腺癌发病的高危因素。 3. 甲状腺癌女性易患,主要因为雌激素可能会刺激甲状腺的生长,可能是甲状腺癌的发病因素。 4. 遗传与基因突变。 如何诊断 甲状腺乳头状癌的初筛主要靠B超诊断,B超可以发现甲状腺内2mm左右的结节,并通过对结节的大小、包膜、有无钙化以及形态等信息综合分析,判断是否为癌。因此要早期发现甲状腺癌,每年1次的甲状腺B超是必要的。但是甲状腺癌的确诊需要病理诊断,即超声引导下细针穿刺活检。 对人体的危害 甲状腺乳头状癌容易发生淋巴结转移,转移淋巴结以及原发病灶可能会对甲状腺周围的组织器官造成一定的影响,从而引起相应的症状:声音嘶哑,吞咽困难,呼吸困难等等。 如何治疗 甲状腺乳头状癌一经确诊首选手术治疗,术后根据情况给予内分泌治疗或者碘131治疗。甲状腺乳头状癌术后无需进行放射治疗以及化疗。然而有的人害怕开刀后在颈部留下一个瘢痕,而选择射频消融治疗,这是不正确的,目前没有证据证明射频消融可以达到和手术同样的疗效,短期内肿瘤可能不再继续生长,但肿瘤并没有被完整的切除,仍然有部分肿瘤细胞存在,转移以及复发概率较高,因此对于射频消融目前我们需要更加保守的态度。 如何预防 1. 童年时尽量避免放射性照射,必需要进行头颈部的检查时可以选择B超或者磁共振这些无放射性的检查方式; 2. 有家族史的人群需要定期进行甲状腺B超筛查,至少每年1次,同时在家中也可不定期自检,多照镜子,看看脖子有无增粗,摸摸有无包块,如果有包块可做一吞咽动作看看是否活动,如果以上有异常,及时医院就诊; 3. 饮食中很难对碘做出一个恰当的量的控制,因此只需均衡饮食即可,无需特别的高碘或者低碘饮食。 4. 保持一个良好的生活习惯,适量运动,控制体重,均衡饮食。
 赵志龙 主治医师 宝鸡市中心医院 肿瘤外科2257人已读
赵志龙 主治医师 宝鸡市中心医院 肿瘤外科2257人已读 - 精选 甲状腺癌科普知识
最近上门诊 有好多体检发现甲状腺结节的患者 大都非常的焦虑 一来就说大夫身上长了个瘤子怎么办呀 其实大部分的甲状腺结节万万没有想象的那么可怕 所以突然有一想法开一科普号 这是第一篇 后面继续努力 为大家提供简单、明了、专业的抗癌小知识 1.什么是甲状腺结节,为什么越来越多 甲状腺是人体的一个内分泌器官,分泌甲状腺素,用来调整人体的新陈代谢。而甲状腺结节就是甲状腺腺体内个别细胞异常过度生长的结果。我们在门诊也发现了最近几年甲状腺结节越来越多,而且来就诊的大多都是小于1cm的。其原因并不是甲状腺结节的发病率显著升高了,主要是因为体检的手段,B超的普查越来越多了,以前只能通过大夫用手去摸,只有结节长到1cm左右才能摸到,而B超现在甚至可以发现1至2mm的结节。 2.体检发现了甲状腺结节怎么办 拿到体检报告后有80%的人并不是先问医生,而是先问度娘,为啥呢,因为度娘方便呀,手机拿出来啥都能搜到,但是得到的答案确实五花八门,再加上旁边朋友再一说“我有个朋友也是发现甲状腺结节,最后确诊是甲状腺癌,还做了手术,一听吓死人了”。所以好多人都是不体检啥都好着呢,一体检全身都是病。对于甲状腺结节,我们首先要做的其实是良恶性鉴别诊断。B超的准确率可以达到90%以上,因此B超就是我们的第一手资料。而B超报告单上的TI-RADS分类则即为重要。 如果是1类或者2类结节则良性可能性较大。3类结节即存在2%的恶性可能,我们临床上会根据患者具体情况决定是否做穿刺。4类以上一般均建议穿刺进一步明确诊断。 但是B超的主观性的特别大,有一部分B超单子并未给出这个分类,我们就需要关注报告中的这些字眼“边界不清”“微小钙化”“形态不规则”“纵横比大于1”等等。这些都是提示结节不太好的字眼。建议让专科大夫进一步综合评估。 3.那么如何治疗 对于恶性结节我们建议手术治疗,即使为甲状腺的恶性肿瘤预后也非常好,手术基本可以达到治愈(要知道现在医学可以治愈的疾病不到5%),所以若为恶性也不用太担心。但90%以上的甲状腺结节都是良性的,而且在这之内有一半以上是不需要治疗的,只需定期随访观察即可。 良性结节符合以下情况时可以选择手术治疗。 1.结节短期内生长较快的,分类升高的患者,怀疑恶性的可能。 2.结节增大,出现压迫症状如呼吸困难,吞咽困难,声音嘶哑等; 3.包块增大影响外观,患者要求手术者;
 赵志龙 主治医师 宝鸡市中心医院 肿瘤外科1612人已读
赵志龙 主治医师 宝鸡市中心医院 肿瘤外科1612人已读 - 医学科普 肿瘤的预防
我们经常在医学网站和书刊上看到这样的报道「XX 食物可以预防癌症」、「YY 饮食方式可以让你远离癌症」。然而,作为医学工作者和科研人员,不禁要问这些传言到底有没有科学依据? 英国南曼彻斯特大学的 Michelle Harvie 教授在 2015 ASCO 年会上指出,当前的癌症预防建议大多来自于观察性研究,而不是随机试验结果。尽管很难验证观察性研究中两因素是否真的有因果关系,但是这为我们呈现了多对因素间的相关性,例如肥胖与癌症、饮食与癌症、锻炼与癌症。 美国癌症协会(ACS)、世界癌症研究基金会(WCRF)和美国癌症研究所(AICR)三大部门联合发文,推荐癌症预防的生活方式,具体为以下五点。 保持正常体重 BMI<25 kg/m2 女性乳腺癌风险降低 这条建议并不是三大部门凭空列出的,而是基于近期的多项随机临床试验结果。 为了预防乳腺癌,ACS 建议女性每周至少做 150 分钟的中强度锻炼、每天最多喝一标准杯的酒精类饮品、保持身体质量指数(BMI)<25 kg/m2。在一项临床试验(2905 位女性)中,高危乳腺癌发病女性在采纳 ACS 建议后发病风险降低了 44%。 妇女健康倡议观察(64000 位女性)研究发现,健康饮食(多吃水果蔬菜、少吃肉食、少喝酒精类饮品)可以显著降低女性的乳腺癌发病风险,例如 BMI<25 kg/m2 女性的发病风险降低了 20%、BMI=25-29.9 kg/m2 女性的发病风险降低了 30%。 需要注意的是,健康饮食并不能降低肥胖女性的乳腺癌发病风险。听到这些,你也许不会感到意外,因为 BMI 本身是一个癌症风险因素。体脂过多会引发胰岛素抵抗,胰岛素和生长因子水平升高会促进癌症发生。肥胖也会促进雌激素的产生,后者又是多种癌症的刺激因子。此外,脂肪还会分泌促进炎症的细胞因子。 近期一项剂量/响应荟萃分析(涉及 50 项前瞻性观察性研究)发现,成年人保持正常体重可以预防某些特定类型的癌症,尤其是那些不适用激素替代疗法(HRT)的癌症。例如,成年女性体重每增加 5 kg,其绝经后乳腺癌发病相对风险就增加 11%、绝经后子宫内膜癌发病风险增加 39%、绝经后卵巢癌发病风险增加 13%。 关键问题是,成人的体重会随着年龄增长而增加,这一点防不胜防。所以只能做好健康管理。 增强体育锻炼 MET=7.5-15,癌症死亡风险降低 多项观察性研究均发现,体育锻炼可以降低乳腺癌、结直肠癌、子宫内膜癌的发病风险。一项针对美国和欧洲人群的研究发现,相比缺乏锻炼的人群,锻炼达到最低运动推荐水平——每周代谢当量(MET)为 7.5-15 的人群的癌症死亡风险降低了 20%。 在 2015ASCO 年会上,加利福尼亚大学的 Donald Abrams 教授指出,锻炼可以改善确诊后癌症患者的治疗结果。近期一项关于乳腺癌和结直肠癌幸存者的荟萃分析研究(50000 例患者)发现,积极锻炼可以降低幸存者的乳腺癌致死率和结直肠癌致死率。可见,癌症患者在接受治疗后,更应该采纳这些癌症预防建议。 多吃蔬菜、少吃肉 除了控制体重和增加锻炼外,饮食习惯也会影响癌症的发生。近期一项荟萃分析研究发现,多吃蔬菜水果可以降低人的全因死亡率和心血管死亡率,但与癌症相关死亡率无关。此外,研究还发现瘦肉并没有我们所想的那样糟糕,至少从癌症发病风险角度出发是这样的。 欧洲癌症与营养前瞻性调查(EPIC)结果显示,大家最关心的问题是加工肉制品是否会升高癌症发病风险。有研究发现,每天多吃 50 g 加工肉制品,癌症发病风险会升高 11%。然而,瘦肉却与癌症发病风险无关。可见,相比瘦肉,加工肉制品更应该引起大家注意。 适量饮酒 每天饮酒 1 标准杯,再也不能多了 重度酗酒(每天饮酒 5 标准杯以上)与 10 种癌症的发病显著相关:口咽癌、食管鳞状上皮癌、乳腺癌、喉癌、结肠直肠癌、肝癌、胃癌、胆囊癌、胰腺癌和肺癌。此外,有研究发现少量饮酒(每天饮酒 1 标准杯)可以升高口咽癌、食管鳞状上皮癌和乳腺癌发病风险。 然而,近期有研究报道适度饮酒可以预防癌症。此外,不能忽略这个事实:不饮酒与总体死亡率相关,因为不饮酒患者的心血管发病率有升高趋势,所以我们不能一味的鼓吹「戒酒有益健康」。 不要乱吃维生素类补品 不缺就不要瞎补 近期一项随机性临床试验研究了健康人群食用维生素类补品是否可以降低癌症发病风险。然而,该研究带来了发人深省的结果。例如,叶酸会升高癌症发病风险,特别是前列腺癌和结直肠癌;β-胡萝卜素可以升高肺癌和胃癌发病风险;硒可以升高非黑素瘤细胞性皮肤癌发病风险;维生素 E 可以升高前列腺癌的发病风险。 综上所述,肥胖、缺乏锻炼、摄入过量酒精均是癌症发病的风险因素,我们应该着重关注。然而,饮食习惯影响癌症的证据并不确凿,两者间的关系还需要深入研究。
赵志龙 主治医师 宝鸡市中心医院 肿瘤外科851人已读 - 学术前沿 乳腺癌内分泌治疗(转自丁香园)
中国乳腺癌发病率逐年上升,每年近 20 万女性被诊断出乳腺癌。规范乳腺癌的治疗标准和模式,对于改善乳腺癌患者预后非常关键,本文根据中国乳腺癌内分泌治疗专家共识为大家介绍了绝经前、后激素受体阳性(HR+)乳腺癌的内分泌治疗方法。 绝经前 HR+ 早期乳腺癌 中国乳腺癌发病曲线呈双峰,50 岁、70 岁是发病高峰,中位发病年龄为 45~55 岁,这提示我国绝经前的乳腺癌患者占总体乳腺癌患者的 50% 以上。 1. 标准治疗方案:他莫昔芬(tamoxifen,TAM)5~10 年 2. TAM 联合卵巢功能抑制(ovarian function suppression,OFS) (1)< 35 岁,TAM +OFS 优于单用 TAM (2)≥ 4 个淋巴结转移 (3)1~3 个淋巴结转移、组织学 3 级等其他多个危险因素 (4)多基因检测显示不良预后 OFS 治疗建议时间为 5 年,部分低危患者也可以考虑治疗 2~3 年。 绝经后 HR+ 早期乳腺癌 术后 2~3 年和 7 年是 HR+ 乳腺癌复发的两大高峰,延长内分泌治疗更有助于降低患者的复发风险、增加早期患者的治愈机会。 1. 标准治疗方案:5 年 TAM 2. TAM 联合芳香化酶抑制剂(AI) AI(阿那曲唑、来曲唑或依西美坦) 可作为绝经后 HR+ 乳腺癌患者标准的辅助治疗,但长期 AI 可导致骨质疏松、关节疼痛、潮热等不良反应,影响患者耐受性,需要权衡获益和不良反应。 无法耐受 AI 者,可选辅助 TAM 或序贯 TAM 和 AI。 3. 绝经前、后 HR+ 乳腺癌患者延长内分泌治疗 (1)5 年 TAM 后未绝经,继续 TAM 治疗 5 年(尤其是高危患者)。 (2)5 年 TAM 中绝经,改 AI 治疗共 10 年。 (3)绝经后,5 年 TAM;对于肿瘤分级 3 级、高 Ki-67 值或淋巴结有转移者,可考虑继续 TAM 或 AI 治疗。 延长内分泌治疗需具体情况具体对待,既要考虑肿瘤复发的高危因素,也要考虑患者的意愿及治疗的依从性。 晚期转移性乳腺癌(MBC) 晚期乳腺癌不可治愈,治疗目标是延长生存,提高生活质量。 1. 内分泌治疗适应证 (1)年龄 > 35 岁、辅助治疗后 DFS >2 年、骨和软组织转移、无症状的内脏转移的 ER+ 患者。 (2)肿瘤发展较慢的 ER- 患者,化疗结束后可试用。 一线内分泌治疗获益的患者需继续治疗。失败后可以更改其他内分泌治疗药物,如明确内分泌耐药可联合逆转耐药的药物或转为化疗。 2. 绝经后晚期乳腺癌辅助治疗后转移 (1)发生在辅助 TAM 治疗后:一线内分泌治疗可以选择 AI 或者氟维司群 500 mg 治疗方案。 (2)发生在辅助 AI 治疗后:可尝试首选氟维司群 500 mg 治疗方案(需要循证医学证据支持)。对于非甾体类 AI 治疗失败的晚期乳腺癌患者,可以考虑甾体类 AI 联合依维莫司,但需权衡受益和药物的不良反应。 年轻乳腺癌患者卵巢功能保护的价值 中国女性晚婚晚育比例较高,许多年轻患者在未生育前罹患乳腺癌。这部分患者对于保留生育功能有需要,应该在治疗乳腺癌的同时,保护这部分患者的卵巢功能。(目前还未普及推广) 1. HR- 早期患者有妊娠意愿,可在辅助化疗同时给予促性腺激素释放激素增效剂(GnRHa),降低 2 年卵巢衰竭发生率、提高后续妊娠可能。 2. HR+ 年轻患者,辅助内分泌治疗期间如有强烈的生育愿望,需综合考虑疾病风险程度、无病间期、患者年龄等因素,部分中低危患者可在 2~3 年内分泌治疗后暂停,尝试怀孕,妊娠后继续接受完整的内分泌治疗。
赵志龙 主治医师 宝鸡市中心医院 肿瘤外科1650人已读 - 医学科普 甲状腺结节10问(转自丁香园)
甲状腺结节的人越来越多,这个说大可大说小可小的疾病,问题众多,精选 10 个,每问 10 分,测一测自己是否能拿满分。1. 平时吃加碘盐能不能预防甲状腺结节?大多数甲状腺结节的发病原因是由于碘的缺乏所致,但长期的高碘饮食同样会通过促发体内促甲状腺激素水平的升高而刺激甲状腺组织增生出现结节。因为平时食盐中已经添加了碘,所以再长期进食含碘量高的海鲜如海带等,也容易引起甲状腺结节。2. 为什么甲状腺结节的发病率逐年升高?这与现代生活方式、夜生活增多、精神压力增大、过量碘盐摄入相关,同时也与彩超分辨率越来越高有很大关系,因为超声下 2-3 mm 的病变都能看到了。3. 甲状腺结节恶变率高吗?如何判定良恶性?临床中只有 5% - 15% 的甲状腺结节为恶性,即甲状腺癌。甲状腺结节的良恶性的鉴定主要看彩超结果,根据彩超结果上结节是否有砂砾状钙化、界限是否清楚、周围血流是否丰富来判断。一般来讲,如果彩超报告单上出现以下描述: 单一结节、结节内有砂砾样钙化、结节的 TIRADS 血流分级大于 Ⅳ 级,符合上述一条就高度怀疑恶性结节了。反之, 甲状腺结节在彩超上没有上述几条表现,一般都是良性的,但还是要半年左右复查甲状腺彩超。另外强调一点,结节大小不是良恶性鉴别的标准,临床上 3 mm - 4 mm 的甲状腺癌也不少见。 结节的良、恶性与结节的大小无关;与结节是否可触及无关;与结节单发或多发无关;与结节是否合并囊性变无关。4. 甲状腺结节有什么危害?大部分的甲状腺结节都是无明显危害的,是甲状腺的一种良性病变,就好像我们皮肤上的瘢痕或者黑痣一样,不影响人体的健康,只需 6 - 12 个月定期检查彩超就可以。但是如果甲状腺结节为单发结节,且血流分级为Ⅳ级以上,结节内含有砂砾状细小钙化,就有高度恶变可能,可能逐渐演变成甲状腺癌。5. 甲状腺结节钙化了是否提示严重?目前医学界公认只有彩超中提示甲状腺结节内砂砾样细小的钙化是甲状腺癌的表现,大约有 55% - 68% 的甲状腺癌患者中有这类细小钙化。临床上更多见的是环形或大块状钙化,这些绝大部分是炎症、血肿吸收机化后形成的一般钙化,这些钙化患者中只有 10%-20% 是恶性病变。6. 哪些甲状腺结节需要细针穿刺(FNAB)?甲状腺细针穿刺 FNAB 是鉴别结节良、恶性最可靠、最有价值的诊断方法。一般来讲,凡直径>1 cm 的甲状腺结节,均可考虑 FNAB 检查。但在下述情况下,FNAB 不作为常规:(1)经甲状腺核素显像证实为「甲亢」表现的结节;(2)超声提示为纯囊性的结节;(3)根据超声影像已高度怀疑为恶性的结节。(4)男性;(5)结节生长迅速;(6)伴持续声音嘶哑、发音困难,并排除声带病变(炎症、息肉等);(7)伴吞咽困难或呼吸困难;(8)结节形状不规则、与周围组织粘连固定;(9)伴颈部淋巴结病理性肿大。7. 甲状腺结节手术都有哪些方法?目前绝大部分医院都在采用常规小切口手术,就是在颈部做 4 cm 左右的横行切口。也有一部分医院在做经乳房或腋窝的腔镜下甲状腺结节切除。8. 甲状腺结节手术有哪些风险?常见的手术风险有以下三条:(1)术中术后出血,目前临床上由于超声刀的大范围使用,一般发生率极低,但是一旦发生,特别是出现术后出血,需要二次手术止血。(2)术中喉返神经及喉上神经的损伤,目前国内外大概的发生率在 2% 左右,与手术大夫的经验有明显相关性。一旦出现喉返神经损伤,会导致术后声音嘶哑、饮水呛咳,一般难以修复。(3)甲状旁腺损伤,发生率低于喉返神经损伤,主要与术中切除范围相关,甲状腺体积越大,切除甲状腺组织越多或术中诊断为甲状腺癌,需清扫淋巴结,则发生率明显升高,术后会出现手足抽搐及口角麻木。9. 甲状腺结节手术后容易复发么?如果手术切除范围不够彻底,则极有可能残留增生的甲状腺组织和微小结节,而术后甲状腺素制剂的抑制治疗对残留的病变组织影响有限,所以术后复发率较高。一旦复发需要再次手术,则手术的风险要比初次手术高 5-10 倍。现在国外对于双侧结节性甲状腺肿都采取较为积极的态度,主要病变的一侧行全切除术,对侧行全或近全切除术,术后只要给予小剂量的甲状腺素制剂就能维持正常的甲状腺功能。这种术式的优点主要体现在两个方面,一是完全避免了术后的复发,二是对于术后才被确证为甲状腺癌的患者避免了行再次手术的风险和痛苦。但是,甲状腺全切除术对手术的要求很高,术中要完整的解剖出双侧喉返神经和甲状旁腺以避免损伤而产生严重的并发症。
赵志龙 主治医师 宝鸡市中心医院 肿瘤外科1605人已读





